Все о химиоэмболизации печени: показания, противопоказания и этапы процедуры
В России ежегодно диагностируется около 11 000 новых случаев рака печени. Одним из эффективных методов лечения рака печени, особенно на поздних стадиях или при невозможности хирургического вмешательства, является химиоэмболизация. Этот метод позволяет доставить высокую концентрацию химиотерапевтических препаратов непосредственно в опухоль, минимизируя при этом воздействие на здоровые ткани.
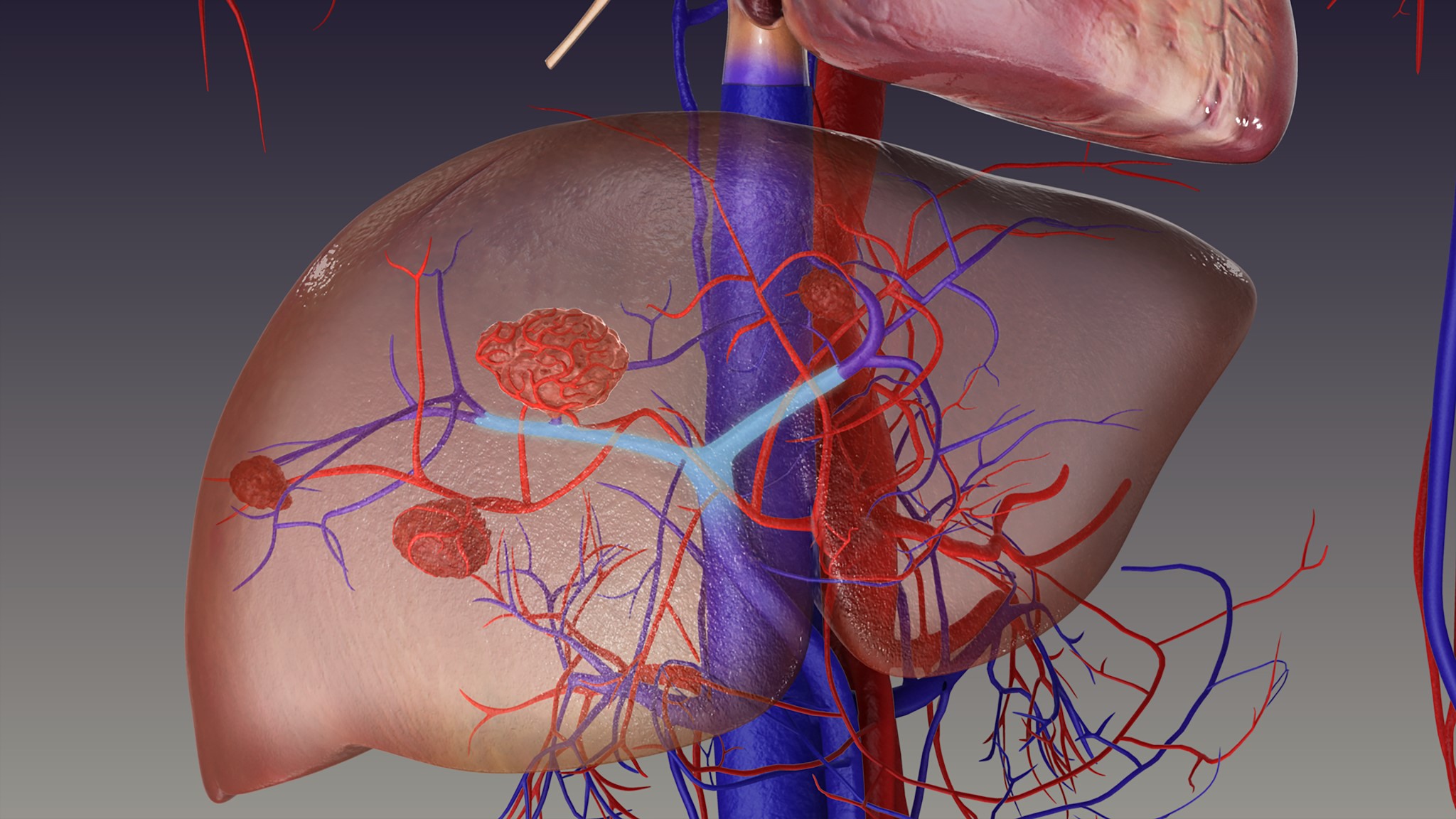
Химиоэмболизация применяется при различных злокачественных заболеваниях печени, включая:
- Гепатоцеллюлярная карцинома — наиболее распространенный тип первичного рака печени.
- Холангиокарцинома — рак желчных протоков.
- Метастатические поражения печени при опухолях других локализаций, таких как колоректальный рак, рак молочной железы, легких и простаты.
Этот метод особенно эффективен, когда хирургическое вмешательство невозможно из-за расположения опухоли или общего состояния пациента. Химиоэмболизация также используется при рецидивах после хирургического удаления части печени или в ожидании трансплантации органа.
Противопоказания и ограничения метода
Несмотря на эффективность, химиоэмболизация печени имеет ряд противопоказаний:
- Тяжелая печеночная недостаточность — когда функция печени значительно нарушена.
- Почечная недостаточность — сниженная функция почек может усилить токсическое воздействие химиопрепаратов.
- Закупорка желчных путей — препятствует нормальному оттоку желчи, что может привести к осложнениям.
- Нарушения свертываемости крови — повышают риск кровотечений во время процедуры.
- Общее тяжелое состояние пациента — при наличии серьезных сопутствующих заболеваний.
Относительные противопоказания включают:
- Размер опухоли более 10 см — эффективность процедуры может быть снижена.
- Поражение более 50% печеночной ткани — увеличивает риск печеночной недостаточности после процедуры.
- Наличие тромба в воротной вене — может препятствовать нормальному кровоснабжению печени.
В каждом случае решение о проведении химиоэмболизации принимается индивидуально, с учетом всех рисков и потенциальных преимуществ.
Подготовка к процедуре и ее проведение
Подготовительный этап перед проведением включает всестороннее обследование, которое помогает оценить состояние организма и минимизировать возможные риски. Применяются лабораторные и визуализационные методы диагностики.
- Лабораторные анализы позволяют определить показатели функции печени, почек и свертываемости крови, что крайне важно для успешного проведения процедуры.
- Визуализационные исследования, такие как ультразвуковое сканирование, компьютерная томография и магнитно-резонансная томография, помогают определить точное расположение и размер опухоли, а также состояние сосудов, которые снабжают ее кровью.
Процедура включает следующие шаги:
- Вводится местная анестезия, чтобы снизить дискомфорт от вмешательства. Через небольшой разрез в области бедра в бедренную артерию вводится тонкий катетер. Под рентгеновским контролем катетер продвигается к печеночной артерии, питающей опухолевую ткань. Этот процесс требует высокой точности и контроля со стороны медицинского персонала.
- Введение препарата. Через катетер подается смесь химиотерапевтического агента и эмболизирующего вещества. Химиопрепарат воздействует на опухолевые клетки, а эмболизирующий агент перекрывает кровоток, ограничивая питание опухоли. Этот двойной эффект усиливает результативность терапии, разрушая опухолевую ткань и останавливая ее рост.
- Удаление катетера и наложение стерильной повязки на место разреза. После процедуры требуется кратковременный контроль состояния пациента в условиях стационара для предотвращения возможных осложнений.
Средняя продолжительность процедуры составляет от полутора до двух часов. После завершения пациент переводится в палату для наблюдения, чтобы исключить или своевременно выявить возможные осложнения. Такой подход позволяет обеспечить высокую степень безопасности и эффективность лечения.